Стоимость ЭКО: от базовой программы до процедур ИКСИ и ИВМ
В 2010 году Нобелевскую премию в области медицины и физиологии получил англичанин Роберт Эдвардс. Между тем методика экстракорпорального оплодотворения (ЭКО), автором которой он являлся, была разработана за несколько десятков лет до этого — первый «ребенок из пробирки» родился еще в 1978 году. По некоторым данным, с тех пор на Земле появилось на свет около пяти миллионов детей, родители которых воспользовались ЭКО[1].
Содержание статьи:
Что входит в цену ЭКО
Как бы пара ни стремилась к рождению ребенка, к процедуре ЭКО даже в случае серьезных затруднений прибегают не все и не сразу. Нередко тормозящим фактором становится стоимость экстракорпорального оплодотворения. Не говоря уже о том, что первая попытка ЭКО не всегда заканчивается желанной беременностью и попытки приходится повторять. А это неизбежно влечет новые и новые расходы и повышает стоимость ЭКО.
К сожалению, официальной статистики на этот счет нет, да и вести ее сложно: протоколами ЭКО занимаются многие клиники, как государственные, так и частные. Однако российские исследователи называют примерную цифру: около 30% попыток ЭКО заканчиваются беременностью с первого раза, и около 40% — со второго[2].
Так из чего же складывается стоимость ЭКО и так ли она велика на самом деле? Попробуем разложить ее на составляющие.
Первичная консультация
Задача врача — установить, имеет ли пара реальные препятствия к наступлению беременности естественным путем. Проводится беседа с супружеской парой для сбора анамнеза, уточняется информация о перенесенных заболеваниях, оперативных вмешательствах на органы малого таза и брюшной полости.
Затем будущим родителям предстоит ряд обследований, в число которых входят:
- кариотипирование обоих партнеров с изучением состояния хромосомного аппарата клеток, если в анамнезе у будущих родителей есть случаи наследственных патологий;
- спермограмма и оценка ее результатов: концентрация сперматозоидов в 1 мл спермы, процент активно-подвижной фракции сперматозоидов и морфологически полноценных сперматозоидов и т.д. Это требуется для исключения мужского фактора бесплодия в данной паре;
- исследования на урогенитальные инфекции у обоих партнеров: на хламидиоз, уреаплазмоз, микоплазмоз, а также токсоплазмоз, цитомегаловирус, на наличие антител к вирусу краснухи, вирусу простого герпеса, вирусу папилломы человека;
- осмотр наружных половых органов и влагалищной части шейки матки пациентки, при необходимости под бинокулярной лупой (кольпоскопия);
- УЗИ органов малого таза пациентки с целью оценки состояния органов репродуктивной системы: матки, яичников, маточных труб;
- гистеросальпингография — рентгенологическое исследование проходимости маточных труб и диагностика патологий эндометрия (наличие полипов, спаек);
- при необходимости — лапароскопия, биопсия эндометрия с последующим гистологическим анализом полученного материала;
- изучение уровня гонадотропных и стероидных гормонов, пролактина и т.д.;
- изучение состояния молочных желез;
- флюорография.
Если по итогам всех обследований будет выявлена причина бесплодия, то пара проходит лечение, и только при неутешительном результате может быть направлена на лечение с использованием вспомогательных репродуктивных технологий (ВРТ).
Учитывая продолжительность всех процедур, с момента первого посещения врача и до момента принятия решения о необходимости ВРТ проходит около года[3]. Однако женщины старше 35 лет могут быть направлены на ЭКО до истечения этого срока.
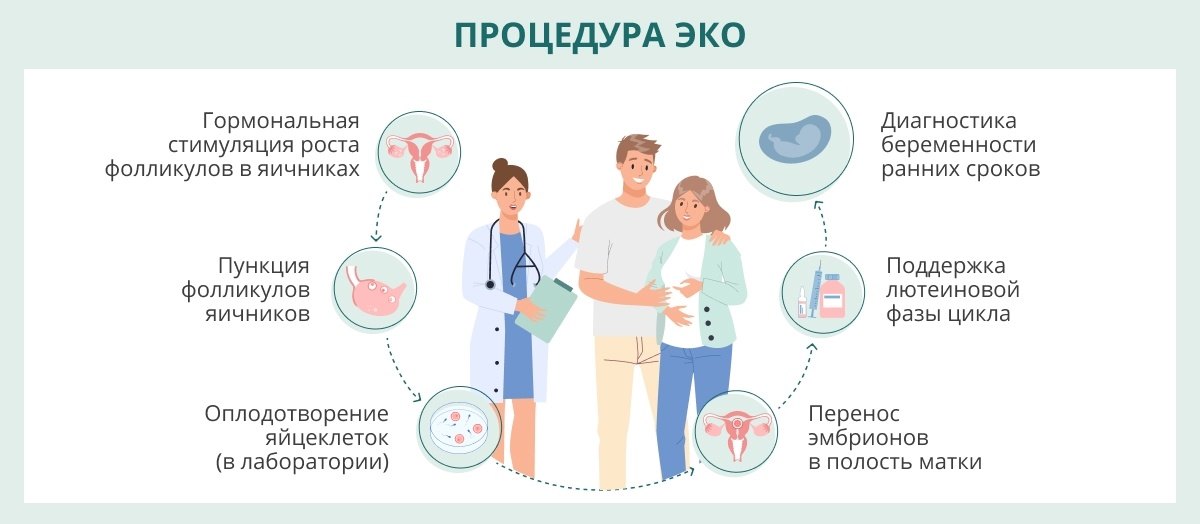
Процедура ЭКО как таковая
Суть процедуры ЭКО состоит в том, что оплодотворение проводится вне организма, а развивающийся зародыш подсаживают в матку женщины. Для повышения шансов на успех желательно получить несколько яйцеклеток, тогда как в норме яичники вырабатывают 1–2 ооцита в течение цикла. Чтобы активизировать работу яичников в рамках подготовки к ЭКО, женщине проводят стимуляцию суперовуляции с применением специальных препаратов. Это и есть так называемый протокол ЭКО.
Протоколы могут быть с использованием агонистов гормонов гипофиза («Декапептил», «Диферелин», «Бузерилин» и т.д.), или с использованием антагонистов («Цетротид», «Оргалутран»). Протоколы с использованием агонистов ГГ, в свою очередь, делятся на длинные и короткие.
- В рамках длинного протокола с использованием агонистов подавляется собственная гормональная активность гипофиза и кратковременно истощаются резервы гормонов с предшествующего стимуляции менструального цикла. Это позволяет врачу контролировать процесс созревания ооцитов. Стимуляторы овуляции («Гонал», «Пурегон», «Менопур») назначаются со второго дня менструального цикла.
- При коротком протоколе агонисты ГГ назначаются с начала менструального цикла одновременно со стимуляторами овуляции до момента созревания фолликулов.
- Протоколы с применением антагонистов не предполагают истощения резервов гипофиза, предполагается «подстраивание» к менструальному циклу пациентки. Это, с одной стороны, приводит к уменьшению необходимой для роста фолликулов дозы стимуляторов, но с другой — требует своевременного подключения антагонистов с целью обеспечения высокого качества растущих яйцеклеток и предотвращения преждевременного разрыва фолликулов. Кроме того, протокол с применением антагонистов позволяет минимизировать риск возникновения синдрома гиперстимуляции яичников.
Врач контролирует процесс созревания фолликулов с помощью УЗИ-мониторинга. Когда фолликулы достигают зрелости (среднего диаметра 18–19 мм) и готовы к извлечению, женщине вводят инъекцию ХГЧ («Прегнил», «Овитрель»), а через 36 часов производят пункцию фолликулов под контролем ультразвукового сканирования. Пункцию выполняют под наркозом или без него. Через 2–4 часа проводят контрольное ультразвуковое исследование органов малого таза, чтобы исключить внутрибрюшное кровотечение, и можно отправляться домой[4].
Извлеченные яйцеклетки поступают в лабораторию ЭКО, где оплодотворяются специально подготовленной концентрированной спермой. В случае сниженного количества сперматозоидов в единице объема или снижения скорости их движения, либо утолщения блестящей оболочки, защищающей яйцеклетку, врачи могут провести инъекцию сперматозоида непосредственно в яйцеклетку. Эти манипуляции, проводимые в рамках ЭКО, носят название ИКСИ или ИМСИ[5].
Очень важно, чтобы в каждую яйцеклетку попал только один сперматозоид. После успешного оплодотворения уже через 16–18 часов можно наблюдать образование зиготы, содержащей 46 хромосом — по 23 от яйцеклетки и сперматозоида. Зигота начинает делиться и через 24 часа превращается в четырехклеточный эмбрион. Эмбрион культивируется в инкубаторе до стадии бластоцисты при температуре 37°С, концентрации углекислого газа 5% и высокой влажности воздуха в течение 3–5 суток.
Обычно в матку переносят не более двух эмбрионов, но при полном информировании и наличии согласия будущей мамы могут быть перенесены и три эмбриона[6]. Однако это может повышать риск наступления многоплодной беременности с сопутствующими рисками осложнений для матери и детей.
До переноса эмбрионов в матку врачи также могут применить технологии, которые увеличивают вероятность наступления беременности. В частности, это хетчинг — искусственное надсечение оболочки яйцеклетки, облегчающее выход из нее зародыша и имплантацию в слизистую матки.
Заморозка ооцитов, эмбрионов/сперматозоидов
Как правило, в результате стимуляции суперовуляции и множественного роста фолликулов, врачи получают 3–8 яйцеклеток, из которых получают эмбрионы. В полость матки переносят до двух эмбрионов, а остальные могут быть заморожены для последующего использования. Также криоконсервации могут подвергаться и сперматозоиды (в том числе донорские): их можно будет применять для дальнейшего использования в рамках ЭКО, если попытка окажется неудачной. Бывают случаи, когда пациенту предстоит серьезное лечение, например, лучевая или химиотерапия, и до ее начала также могут быть законсервированы половые клетки, чтобы потом было возможно достижение беременности с помощью ВРТ[7].
Сохраняемые клетки и ткани находятся в специальном сосуде Дьюара в жидком азоте при температуре минус 196°С.
Пребывание в стационаре
Процедура ЭКО обычно проводится амбулаторно. Однако боли или симптомы внутрибрюшного кровотечения из пунктированных яичников или кровеносных сосудов служат поводом, чтобы будущая мама провела некоторое время в стационаре.
Обычно диагностика беременности по уровню ХГЧ проводится на 9–12 день после переноса эмбрионов, УЗИ-диагностика — на 21 день[8]. До этого момента женщине рекомендуется соблюдать щадящий режим: не поднимать тяжестей, не заниматься активными видами спорта, не вести половую жизнь.
Факторы, влияющие на стоимость процедуры
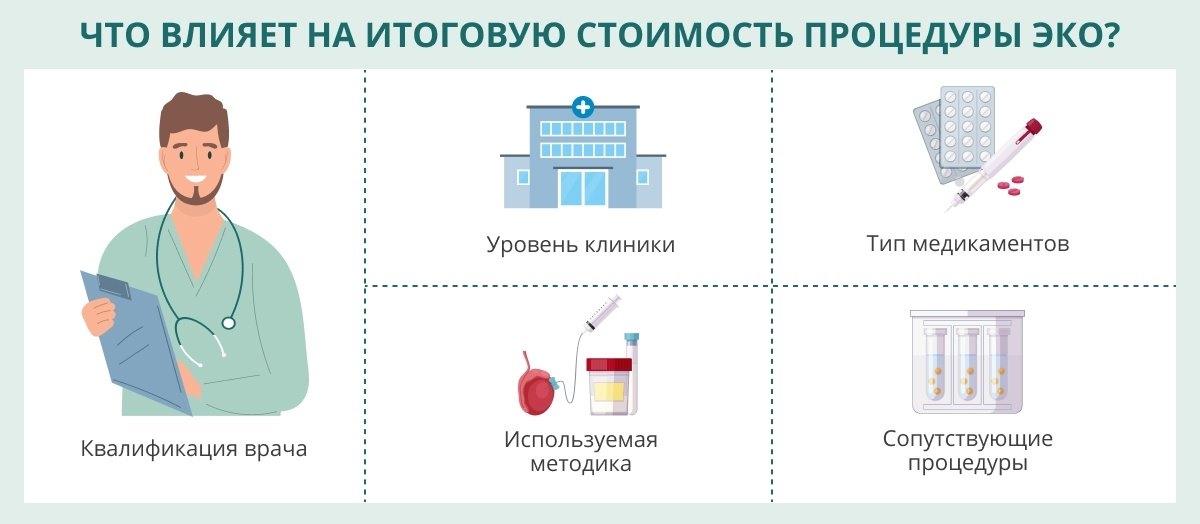
ЭКО — сложная многоступенчатая процедура, которая включает множество важных этапов. Также в процессе ЭКО врачи могут использовать различные дополнительные вспомогательные методики для повышения шансов на успех. Все это, безусловно, влияет на конечную стоимость процедуры.
Перечислим основные важные факторы, которые в итоге определяют полную стоимость ЭКО:
- Протокол/методика, типы медикаментов. Продолжительность длинного протокола ЭКО с использованием агонистов гормонов гипофиза составляет до 50 дней, короткого — до 20, протокола с использованием антагонистов — до 15–18 дней[9]. Это соответственно влияет на общую стоимость ЭКО.
- Квалификация врача/имя клиники. Первая процедура ЭКО в нашей стране была осуществлена в «Центре охраны здоровья матери и ребенка». В настоящее время в стране работает множество центров ЭКО: только в столице их около 70[10]. При выборе лечебного учреждения необходимо обращать внимание на техническое оснащение, возможность осуществления всего комплекса мероприятий в рамках ЭКО, опыт врачей, наличие или отсутствие стационара и т.д. Полная стоимость ЭКО во многом зависит от сочетания этих факторов.
- Дополнительные опции. При описании процедуры ЭКО мы упоминали не раз о процедурах, которые могут применяться дополнительно, для увеличения вероятности наступления беременности (например, криоконсервация половых клеток и эмбрионов, хетчинг, использование донорских половых клеток, генетическое исследование эмбриона и т.д.). Все это может повышать общую итоговую сумму в 1,5–2,5 раза[11].
Стоимость ЭКО по разным протоколам и методикам в клиниках Москвы
Сегодня в Москве действуют следующие средние расценки на процедуру ЭКО:
ЭКО по базовой программе
- без стимуляции — стоимость ЭКО в естественном цикле составляет порядка 70–80 тысяч рублей[12], однако специалисты отмечают, что вероятность успешного ЭКО в естественном цикле ниже, чем в цикле со стимуляцией[13].
- стоимость ЭКО со стимуляцией овуляции составляет около 90–110 тысяч рублей[14].
ЭКО по криопротоколу
В рамках этой процедуры в матку подсаживаются размороженные эмбрионы, которые были получены ранее, в предыдущих протоколах. Общая стоимость этой процедуры зависит от длительности хранения эмбрионов, а цена заморозки, хранения, последующей разморозки и переноса в матку эмбрионов составляет в среднем 40 тысяч рублей[15].
ЭКО с ИКСИ/ИМСИ
Процедура ИКСИ увеличивает цену ЭКО в Москве примерно на 20 тысяч рублей. ИМСИ оценивается в среднем в 25–30 тысяч рублей[16].
ЭКО с хетчингом
Хетчинг повышает шансы на успешную имплантацию эмбриона в полости матки. Стоимость хетчинга в Москве начинается от 3,5 тысяч рублей и может достигать 13 тысяч в зависимости от клиники.
ЭКО с ИВМ
Достаточно редкая процедура, при которой из организма женщины забираются незрелые яйцеклетки. Они дозревают в пробирке, в результате чего гормональная нагрузка на организм будущей матери снижается. Стоимость ЭКО с IVM может быть ниже, чем стоимость, в частности, длинного протокола из-за экономии на лекарствах[17].
ЭКО при суррогатном материнстве
Требуется в тех случаях, когда генетическая мать в силу разных причин не может доносить беременность до родов. Донорами половых клеток служат генетические родители будущего малыша, а суррогатная мать не может выполнять эту роль (даже если нужны доноры ооцитов)[18].
Фактически ЭКО при суррогатном материнстве происходит как обычное, но при этом необходимо синхронизировать циклы генетической и суррогатной матери, чтобы осуществить имплантацию эмбриона в наиболее благоприятный момент.
Стоимость ЭКО при привлечении суррогатной матери может незначительно возрасти, но общие затраты генетических родителей значительно возрастают и зависят от требований суррогатной матери, с которой заключается индивидуальный договор[19].
ЭКО с донорскими половыми клетками
При невозможности самостоятельного зачатия для ЭКО могут быть использованы донорские яйцеклетки. Стоимость процедуры в этом случае увеличивается еще на 100–200 тысяч рублей, в зависимости от того используются или криоконсервированные доноркие яйцеклетки, или заключается договор с донором яйцеклеток[20].
Таким образом, ЭКО — это сложная комплексная процедура. Она может включать как основные, необходимые, так и дополнительные манипуляции, которые выполняются для повышения шансов пары на рождение здорового ребенка. Все эти моменты необходимо учитывать при выборе клиники для осуществления ЭКО: слишком низкая стоимость услуг может означать, что в медцентре предлагают только «минимальный пакет».